جننانگ کے علاقے میں مخروطی شکل کے گوشت کے رنگ کی نشوونما کا ظہور تشویش کا باعث ہے، جو کہ مکمل طور پر جائز ہے، کیونکہ جننانگ کے علاقے کی صحت انسان کی مجموعی جسمانی اور اخلاقی تندرستی کے لیے ایک اہم نکتہ ہے۔
یہ مسے کی نشوونما تکلیف کا باعث بنتی ہے، عام جنسی زندگی میں مداخلت کرتی ہے، اور صحت کے مزید سنگین مسائل کا سبب بھی بن سکتی ہے۔اگر condylomas کی سالمیت کو نقصان پہنچا ہے تو، ایک انفیکشن ہوسکتا ہے اور ایک مہلک تشکیل میں منتقلی ہوسکتی ہے. لہذا، اس طرح کے اظہارات سے چھٹکارا حاصل کرنے کی خواہش قابل فہم اور بالکل فطری ہے۔
ظاہر ہونے کی وجوہات
پیپیلوما مسوں کی وجہ ہیومن پیپیلوما وائرس ہے۔یہ وائرس ایک مخصوص ڈی این اے سیٹ پر مشتمل ہے جو انسانی جسم کے خلیوں میں کامیابی کے ساتھ ضم ہو جاتا ہے اور ان کے نشوونما کے چکر، شکل اور ساخت کو تبدیل کرنے کا سبب بنتا ہے۔

بیماریوں کی بین الاقوامی درجہ بندی ICD-10 کے مطابق، انسانی پیپیلوما وائرس کو B97. 7 کوڈ کیا گیا ہے۔جنسی نوعیت کے اینوجنیٹل مسوں کو A63. 0 کوڈ تفویض کیا گیا ہے۔
اس وائرس کی بہت سی مختلف قسمیں ہیں، جن میں سے ہر ایک مخصوص وارٹی پیپیلوماس کا سبب بنتا ہے۔وائرس کی قسم پیتھولوجیکل عمل، علامات، اظہار کی جگہ اور پیچیدگیوں کی شدت کا تعین کرتی ہے۔
تناؤ کو دو اہم اقسام میں تقسیم کیا گیا ہے:
- جلد کی تہہ پر نمایاں ظاہری شکل کے ساتھ جلد والا؛
- چپچپا جھلی، جو جنسی اعضاء، زبانی گہا وغیرہ کے چپچپا اپکلا پر ظاہر ہوتی ہے۔
اس کے علاوہ، پیپیلوما وائرس کی اقسام آنکوجینک عمل میں تنزلی کے خطرے کے لحاظ سے مختلف ہوتی ہیں جو کہ آنکوجینک، اعتدال پسند آنکوجینک اور غیر آنکوجینک ہوتی ہیں۔
اکثر، ایک ہی وقت میں متاثرہ شخص کے جسم میں کئی مختلف تناؤ موجود ہوتے ہیں۔
انفیکشن کے راستے اور خطرے کے عوامل
پیتھوجین کے جسم میں داخل ہونے کے کئی طریقے ہیں:
- "عمودی" ٹرانسمیشن. یہ وہ نام ہے جو حمل کے دوران ماں سے بچے میں متعدی ایجنٹ کی منتقلی کو دیا جاتا ہے۔فی الحال یہ معلوم نہیں ہے کہ انفیکشن قبل از پیدائش کے دوران ہوتا ہے یا براہ راست ولادت کے دوران، لیکن پیپیلوما وائرس والی ماں پر سیزرین سیکشن کرنا ناپسندیدہ ہے۔سیزرین سیکشن کا انتخاب صرف پیدائشی نہر کے اندر پیپیلوما کے خون بہنے کی صورت میں کیا جاتا ہے۔
- جنسی راستہ۔متعدی ایجنٹ اندام نہانی، زبانی یا مقعد جنسی کے دوران جسم میں داخل ہوسکتا ہے۔بوسہ لینے کے دوران پیتھوجین تھوک کے ذریعے بھی پھیلتا ہے۔جنسی ملاپ کے دوران کنڈوم کا استعمال وائرس سے تحفظ کی ضمانت نہیں دیتا، لیکن اس سے اس کی منتقلی کا امکان کم ہوجاتا ہے۔
- گھریلو طریقہ۔بیماری کی منتقلی کا یہ طریقہ کار بہت کم ہے۔انفیکشن مریض کی ذاتی اشیاء کے ساتھ رابطے کے ذریعے ہو سکتا ہے. چونکہ یہ وائرس تھوک اور پیشاب میں ہوتا ہے، اس لیے کسی اور کے برتن، مشترکہ تولیے، ذاتی حفظان صحت کی اشیاء، بیت الخلا کے کنارے یا غسل خانے میں استعمال کرنے سے انفیکشن کا شکار ہونا ممکن ہے۔
انفیکشن کا طریقہ بنیادی طور پر شخص کی عمر کی طرف سے مقرر کیا جاتا ہے: بچوں میں، اعلی درجے کی یقین کے ساتھ، یہ قائم کیا جا سکتا ہے کہ انفیکشن ماں سے آیا ہے، اور بڑے بچوں کے لئے، رابطے اور گھریلو رابطے کے ذریعے. 17 سال کی عمر سے، زیادہ تر معاملات میں، جنسی منتقلی ہوتی ہے.
اعداد و شمار کے مطابق، انسانی پیپیلوما وائرس جنسی طور پر بالغ آبادی کے نصف سے زائد جسموں میں موجود ہے، لیکن زیادہ تر معاملات میں یہ خود کو کسی بھی طرح سے ظاہر نہیں کرتا اور کیریج کی شکل میں موجود ہے.
بیماری کی چوٹی 17 سے 25 سال کی عمر میں ہوتی ہے۔یہ زیادہ سے زیادہ جنسی سرگرمی اور جینیٹورینری نظام کے اعضاء پر اپیٹیلیم کی زیادہ حساسیت کی وجہ سے ہے۔
پیش گوئی کرنے والے عوامل جو بیماری کے امکانات کو بڑھاتے ہیں وہ ہیں:
- جنسی سرگرمی کا ابتدائی آغاز؛
- جنسی ساتھیوں کی بار بار تبدیلی؛
- 25 سال تک کی عمر؛
- ان لوگوں کے ساتھ جنسی رابطہ جو پہلے ہیومن پیپیلوما وائرس یا دیگر جنسی طور پر منتقل ہونے والی بیماریوں میں مبتلا ہیں۔
- حمل؛
- intravaginal نباتات کا عدم توازن؛
- کسی بھی دائمی بیماری؛
- endometriosis؛
- cytostatic یا glucocorticosteroid ادویات کے ساتھ تھراپی؛
- زیادہ وزن؛
- تائرواڈ گلٹی کی رکاوٹ اور انسولین کی پیداوار میں خلل؛
- hypovitaminosis.
بار بار تناؤ اور ذاتی حفظان صحت کے اصولوں کی عدم تعمیل سے انسان کے جسم میں داخل ہونے کے بعد انفیکشن فعال مرحلے میں داخل ہونے کے امکانات بہت زیادہ بڑھ جاتے ہیں۔
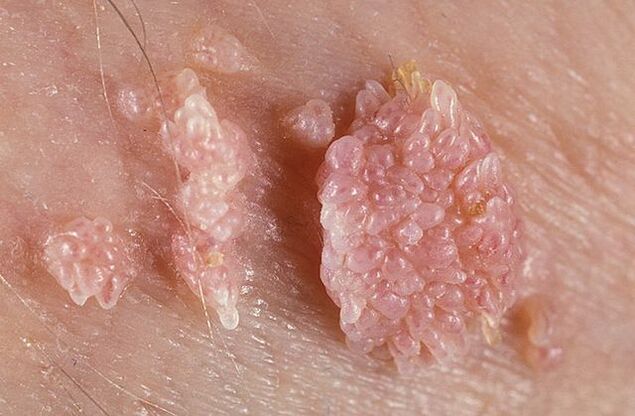
تعارف کے بعد، وائرس خون کے ذریعے پورے جسم میں پھیلتا ہے، خلیات سے منسلک ہوتا ہے، ان کی ساخت میں گھس جاتا ہے اور اپنے ڈی این اے کو سیل کے ڈی این اے میں ضم کرتا ہے۔متاثرہ خلیات پھر فعال طور پر بڑھنے اور تقسیم ہونے لگتے ہیں، جس کی وجہ سے کنڈیلوما ظاہر ہوتے ہیں۔
ترقی کے طریقے
انسانی جسم میں داخل ہونے کے بعد وائرس ایک خاص مدت تک کوئی علامات پیدا نہیں کرتا۔
بیماری کا کورس مندرجہ ذیل الگورتھم کے مطابق ہوتا ہے:
- پوشیدہ مدت۔اس مرحلے کے دوران، کیریئر کو ایک متعدی روگزنق کی موجودگی کا علم نہیں ہوتا ہے، کیونکہ کوئی طبی مظاہر نہیں ہوتا ہے۔تاہم، اس مرحلے پر ایک شخص پہلے سے ہی متعدی ہے اور اپنے ساتھی کو جنسی رابطے کے ذریعے متاثر کر سکتا ہے۔یہ اویکت مدت 2-3 ماہ سے کئی سال تک رہ سکتی ہے۔
- بیماری کا آغاز اس وقت ہوتا ہے جب جسم میں وائرس کافی حد تک بڑھ جاتا ہے یا جب مدافعتی نظام کا حفاظتی طریقہ کار کم ہو جاتا ہے۔اس مدت کے دوران، پہلی علامات ظاہر ہوتی ہیں.
- بڑھتی ہوئی علامات کے ساتھ فعال ترقی.
واقعات کا مزید کورس ایک سمت میں ترقی کر رہا ہے:
- پیپیلوما مسوں کی مکمل گمشدگی کے ساتھ خود شفا یابی (اکثر حمل کے اختتام کے بعد مشاہدہ کیا جاتا ہے)؛
- سست کورس اور جلد کی ترقی کی کمی؛
- شکل، سائز، تعداد، اور قریب سے واقع گروپوں کے انضمام کے ساتھ پیپیلوما کی فعال حرکیات؛
- مہلک نمو میں سومی نشوونما کا انحطاط۔
condylomas کی اقسام
condyloma papillomas کی کئی روایتی اقسام ہیں:
- exophytic- جلد یا چپچپا جھلی کی سطح کے اوپر پھیلا ہوا باہر کی طرف ترجیحی ترقی کے ساتھ؛
- endophytic- جلد کے ڈھانچے کی گہرائی میں ایک اہم نشوونما کے ساتھ، لہذا بصری معائنہ کے دوران بہت کم نمایاں؛
- Buschke-Levenshtein کی تعلیم- تیز رفتار ترقی کی شرح، بڑے سائز اور علاج کے ایک کورس کے بعد بار بار دوبارہ لگنا۔اس شکل کے ساتھ، بافتوں کی گہری اندرونی تہوں کو بیرونی نمو اور نقصان دونوں ہوتے ہیں۔
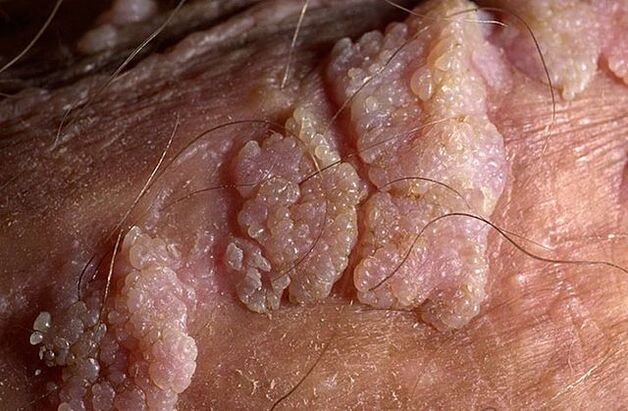
جننانگ مسوں کی شکل میں پتلی یا چوڑی بنیاد ہو سکتی ہے۔اگر تنا پتلا ہے تو نوک تیز یا کلب کی طرح ہوسکتی ہے۔ایک وسیع بنیاد کے ساتھ Papillomas کافی نایاب ہیں. اس طرح کے تمام نمو کا رنگ جلد کے رنگ کے قریب ہوتا ہے: گوشت سے گلابی تک۔سطح نرم ہو سکتی ہے یا کیراٹین کی پرت سے ڈھکی ہو سکتی ہے۔
مسے اکیلے یا گروہوں میں نمودار ہو سکتے ہیں جو نوڈولس سے ملتے جلتے ہیں۔بعض اوقات ایسے متعدد گروپس 1. 5 سینٹی میٹر کے سائز تک پہنچ جاتے ہیں۔ جب کئی گروپ آپس میں مل جاتے ہیں تو گوبھی کے پھول یا مرغ کی کنگھی سے مشابہ شکلیں بنتی ہیں۔یہ نشوونما امتحان کے بعد بیماری کی شناخت آسان بناتی ہے۔
اکیلی ترقی عام طور پر اتنی تکلیف کا باعث نہیں بنتی جتنی بڑے عناصر۔غیر معمولی معاملات میں، وہ ٹوٹ جاتے ہیں اور تھوڑا سا خون بہہ جاتا ہے۔
بڑی شکلیں زیادہ پریشانی کا باعث ہوتی ہیں: متاثرہ علاقوں میں جڑ پکڑنے والے ثانوی انفیکشن کی وجہ سے وہ بھیگ سکتے ہیں، خون بہہ سکتے ہیں اور خراب ہو سکتے ہیں۔
علامات
پہلی علامات اویکت مدت کی تکمیل کے بعد ظاہر ہوتی ہیں، جو مختصر ترین صورت میں کئی ہفتوں تک جاری رہتی ہے۔
condylomas کی موجودگی مندرجہ ذیل طور پر ہوتی ہے:
- جلد پر ہلکی سی لالی ظاہر ہوتی ہے، جس سے خارش شروع ہوتی ہے؛
- چھالوں یا چھوٹے ٹکڑوں کی شکل میں جلد یا چپچپا سطح پر خارش ظاہر ہوتی ہے۔
- tubercles بتدریج لمبائی میں 1-1. 5 سینٹی میٹر تک بڑھ جاتے ہیں؛
- نئے دانے قریب ہی ظاہر ہوتے ہیں، جو کنڈیلوما پیپولس میں بھی بدل جاتے ہیں۔
لوکلائزیشن کا انحصار مخصوص تناؤ اور جسم میں پیتھوجین کے داخل ہونے کی جگہ پر ہوتا ہے:
- بیرونی جننانگ؛
- مقعد کے علاقے (انوجنیٹل پیپیلوما)؛
- پیشاب کی نالی کے اندر؛
- گریوا پر؛
- منہ کے اپکلا پر (بکل سطحوں، زبان اور ہونٹوں کے اندر)۔
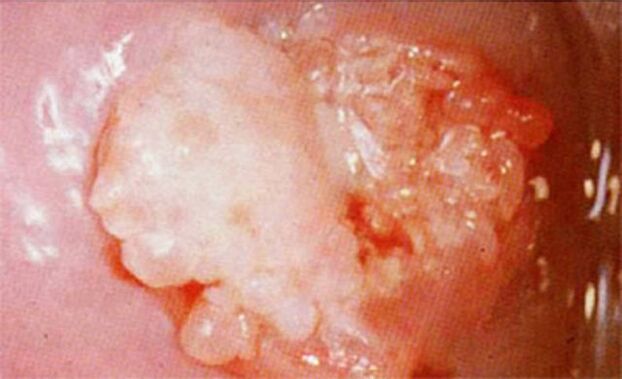
طبی تصویر ہر مخصوص کیس میں فرد کی صحت کی حالت کے لحاظ سے مختلف ہو سکتی ہے۔چھوٹے مسوں کے لیے، کوئی دوسری علامات نہیں دیکھی جا سکتی ہیں۔
زیادہ شدید کورس کے ساتھ، مندرجہ ذیل علامات کا مشاہدہ کیا جاتا ہے:
- ددورا کی جگہ پر خارش یا جلن؛
- perineal علاقے میں ایک غیر ملکی چیز کا احساس؛
- نوپلاسم کے علاقے میں نمی؛
- اس علاقے سے ناخوشگوار بدبو آتی ہے جہاں condylomas واقع ہیں۔
جسمانی سرگرمی، لمبا چہل قدمی یا دوڑنا، مندرجہ بالا تمام علامات میں شدت آتی ہے۔
شدید حالتوں میں، تھکاوٹ، کمزوری، نشہ کی علامات، طویل سر درد، بخار اور اعلی درجہ حرارت کا مشاہدہ کیا جاتا ہے.
مردوں اور عورتوں میں، علامات میں کچھ فرق ہوتا ہے۔یہ جسمانی اختلافات اور جنسی رویے کی خصوصیات کی وجہ سے ہے۔
مردوں میں اظہار
مردوں میں Condylomas اکثر scrotum، groin، pubis اور عضو تناسل کے مختلف ساختی حصوں کو متاثر کرتے ہیں: سر، جسم، فرینولم اور چمڑی، کورونری نالی۔پیشاب کی نالی کے قریب مقامی ہونے پر، پیپیلوما ایک واضح سرخ رنگ حاصل کر لیتے ہیں، اور یہ مقام اکثر پیشاب کرتے وقت دھارے کو تقسیم کرنے یا چھڑکنے کا سبب بنتا ہے۔
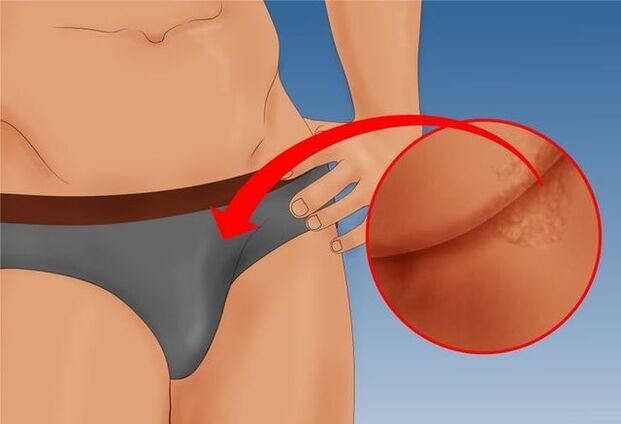
اگر خارش مقعد کے باہر نکلنے پر واقع ہے تو، آنتوں کی حرکت کے دوران شدید درد ہو سکتا ہے، اور پاخانے میں خون بھی ہو سکتا ہے۔اس کی وجہ سے، شوچ کا ایک اضطراری خوف اکثر ظاہر ہوتا ہے، جو وقفے وقفے سے قبض اور بعض اوقات بواسیر کا سبب بنتا ہے۔
پیٹ کے نچلے حصے میں اکثر مبہم درد ہوتا ہے؛ جنسی تعلقات کے دوران جلن اور درد کے ساتھ ساتھ پیشاب کرتے وقت بھی۔
انفیکشن کی طویل موجودگی انسان کی قوت مدافعت کو کم کر دیتی ہے، جس سے وہ سانس کی بیماریوں کا شکار ہو جاتا ہے، جن کا علاج معمول سے زیادہ مشکل ہوتا ہے۔
خواتین میں اظہار
خواتین میں پیپیلوما کے ہونے کی سب سے عام جگہیں پیرینل زونز ہیں، جہاں نمی اور درجہ حرارت میں مسلسل اضافہ ہوتا ہے: کلیٹوریس کا اپیتھیلیم، لبیا، اندام نہانی کا راستہ اور پیشاب کی نالی کا افتتاح۔اگر مقعد جنسی تعلقات کے دوران انفیکشن ہوتا ہے تو، نمو کی ایک انگوٹھی مقعد کے ارد گرد مرکوز ہو سکتی ہے۔
بڑی نشوونما اکثر ثانوی طور پر متاثر ہو جاتی ہے، جس سے چھونے پر شدید بدبو، خون بہنا، السر اور شدید درد ہوتا ہے۔چلتے پھرتے جلن اور شدید تکلیف کا مشاہدہ کیا جاتا ہے۔
50% خواتین میں، سفید رنگ کے عناصر رحم کے گریوا پر بنتے ہیں، جن کا پتہ معمول کی کولپوسکوپی کے دوران ہوتا ہے، اس سے پہلے ان کا علاج تیزابی جراثیم کش دوا سے کیا جاتا ہے جو کانڈیلوما کے سفید رنگ کو بڑھا سکتا ہے۔
بعض صورتوں میں، تمام نشوونما عورت کے اندرونی اعضاء کی چپچپا جھلی پر واقع ہوتی ہے، اس لیے وہ ماہر امراض چشم کے طے شدہ دورے تک ان پر توجہ نہیں دیتی۔یہ اکثر مردوں کے مقابلے بعد کی تاریخ میں علاج شروع کرنے کی وجہ ہے۔
اکثر خواتین کو مباشرت جگہوں پر فارمیشنوں کی موجودگی کی وجہ سے شرمندگی کا سامنا کرنا پڑتا ہے، جو انہیں جنسی تعلقات سے انکار کرنے پر مجبور کرتی ہے۔
شاذ و نادر ہی، پیپیلوما منہ میں ہوتے ہیں، اور انتہائی غیر معمولی معاملات میں - پبیس، رانوں، گردن یا چہرے پر۔
حمل کے دوران condylomatosis کی خصوصیات
اگر condylomatosis کا علاج کیا گیا ہے، حمل کی منصوبہ بندی چند مہینوں سے پہلے نہیں کی جانی چاہئے۔حمل سے پرہیز کی مدت لمبا ہوجاتی ہے اگر عورت تھراپی کے دوران اینٹی وائرل دوائیں لیتی ہے۔کامیاب علاج اور برقرار وقفہ کے بعد، آپ محفوظ طریقے سے حاملہ ہو سکتی ہیں۔
اگر یہ بیماری پہلے ہی حمل کے دوران دریافت ہو جاتی ہے، تو پھر بچے کے تمام اعضاء کے بننے تک علاج کا انتظار کرنے کی سفارش کی جاتی ہے۔28 ہفتوں کے بعد کے علاج سے جنین میں نشوونما میں خرابی پیدا نہیں ہوتی۔
حاملہ خواتین میں condylomatous مسوں کے ظاہر ہونے کی وجوہات میں جسم پر بڑھتے ہوئے تناؤ اور ہارمون کے اہم اتار چڑھاو کے ساتھ قوت مدافعت میں معیاری کمی شامل ہے۔

اگر پیپیلوما جننانگ اعضاء کے بیرونی حصوں یا پیرینل ایریا میں واقع ہیں اور تکلیف کا سبب نہیں بنتے ہیں، تو بچے کی پیدائش تک علاج کا سوال ملتوی کیا جا سکتا ہے۔لیکن تیزی سے بڑھنے، سائز میں اضافہ اور نمو میں شدید درد کی صورت میں، آپ کو فوری طور پر ڈاکٹر سے رجوع کرنا چاہیے۔بعض اوقات، فارمیشنوں کی ترقی کی اعلی شرح کے ساتھ، ان کے ڈھیلے پن کا مشاہدہ کیا جاتا ہے، جو اندام نہانی کے پھٹنے کا باعث بن سکتا ہے۔
یہ بیماری، ایک اصول کے طور پر، جنین کی تشکیل کو متاثر نہیں کرتا، لیکن اس کا اثر ماں کی حالت اور بچے کی پیدائش کے عمل تک پھیلا ہوا ہے۔اگر دیگر انفیکشن موجود ہیں، تو اکثر قبل از وقت ہونے کا خطرہ ہوتا ہے۔
جب پیدائشی نالی کے ذریعے جنین کے گزرنے کے دوران condylomas کو نقصان پہنچایا جاتا ہے، تو یہ اکثر بچے کے انفیکشن اور نوزائیدہ یا چھاتی کی مدت میں laryngeal condylomatosis کا باعث بنتا ہے۔لہذا، پیدائشی نہر میں اہم papillomas کی موجودگی سیزیرین سیکشن کے لئے براہ راست اشارہ ہے.
اگر ضروری ہو تو، حمل کے دوران نمو کو ہٹا دیا جاتا ہے، جس کے بعد ٹشو کو اس کی سومی نوعیت کی تصدیق کے لیے ہسٹولوجی کے لیے بھیجا جاتا ہے۔
حمل کے دوران condylomas سے چھٹکارا حاصل کرنے کے لئے روایتی ادویات کے طریقوں کا استعمال ناقابل قبول ہے، کیونکہ اس کا نہ صرف مثبت نتیجہ ہو سکتا ہے، بلکہ یہ مہلک خلیوں میں سومی خلیوں کے انحطاط کو جنم دے سکتا ہے۔
ایسی شکلیں جو حمل کے دوران تکلیف کا باعث نہیں بنتی تھیں اکثر بچے کی پیدائش کے بعد کئی مہینوں کے اندر علاج کے بغیر خود ہی غائب ہو جاتی ہیں کیونکہ عورت کا ہارمونل توازن معمول پر آ جاتا ہے۔
تشخیص
اگر کسی مریض کو انسانی پیپیلوما وائرس کی یاد دلانے والی علامات نظر آتی ہیں، تو اسے گائناکالوجسٹ، یورولوجسٹ یا وینیرولوجسٹ سے رابطہ کرنے کی ضرورت ہے۔
سب سے پہلے، ماہر مندرجہ ذیل نکات کو واضح کرنے کے لیے ایک سروے کرتا ہے۔
- مریض کی طرف سے پہلی علامات کا پتہ لگانے کا وقت؛
- انفیکشن کی ممکنہ وجوہات؛
- بیماری کی حرکیات اور ترقی جب تک آپ ڈاکٹر کو نہیں دیکھتے۔
اس کے بعد، ایک طبی معائنہ کیا جاتا ہے، جس کے دوران ماہر ترقی کے مقام، شدت، سائز اور حالت کا تعین کرتا ہے۔خواتین کے لیے، ایک اضافی کولپوسکوپی (میگنیفیکیشن کے ساتھ انفرادی جینیاتی اعضاء کی جانچ) یا توسیع شدہ کولپوسکوپی (ایسٹک ایسڈ کے محلول کا استعمال کرتے ہوئے اسی طرح کا طریقہ کار) کی جاتی ہے۔
زیادہ درست تشخیص کے لیے، ڈاکٹر مندرجہ ذیل اضافی ٹیسٹ تجویز کرتا ہے:
- پی سی آر تشخیص، آپ کو متاثرہ علاقوں کے اپکلا سے سکریپنگ میں پیتھوجین کا پتہ لگانے اور اس کی مقدار کا تعین کرنے کی اجازت دیتا ہے (آپ کو وائرس کے تناؤ کا تعین کرنے کی بھی اجازت دیتا ہے)؛
- انوسکوپی- اضافہ کے ساتھ مقعد کے قریب کے علاقے کا بصری معائنہ؛
- سائٹولوجی اور ہسٹولوجیغیر معمولی خلیات یا بافتوں کی شناخت کے لیے تشکیلات کے ٹکڑے؛
- نمو کی بایپسیٹشو ڈھانچے کے خوردبین مطالعہ کے لیے اپکلا ٹشوز سے؛
- اینٹی باڈی ٹائٹر کا پتہ لگانااس وائرس کو؛
- سمیرمائکروسکوپک آنکوسیٹولوجی کے لئے سروائیکل کینال اور گریوا سے۔
اگر ضروری ہو تو، ڈرمیٹولوجسٹ یا پروکٹولوجسٹ سے مشاورت طے کی جاتی ہے۔اگر تشخیص ایک حاملہ عورت پر کیا جاتا ہے، تو یہ ایک ماہر امراض نسواں سے رابطہ کرنا ضروری ہے.
تمام ضروری ڈیٹا حاصل کرنے کے بعد، ماہر علاج اور بیماری سے مکمل نجات کے لیے انفرادی حربوں کا انتخاب کر سکتا ہے۔
علاج
اکثر، condylomatosis کے ساتھ، لوگ طبی اداروں میں جانے سے گریز کرتے ہیں اور خود تھراپی کا انتخاب کرتے ہیں، مقامی ادویات کو ترجیح دیتے ہیں جو ظاہری علامات کو دور کر سکتے ہیں، لیکن انفیکشن کے جسم کو ٹھیک نہیں کرتے، اسے ایک اویکت مرحلے میں منتقل کرتے ہیں. اس طرح کا علاج تقریبا ہمیشہ ہی دوبارہ لگنے کی طرف جاتا ہے۔لہذا، حتمی علاج کے لئے، ایک مربوط نقطہ نظر کی ضرورت ہے، جو صرف ایک ماہر کی طرف سے مقرر کیا جا سکتا ہے.
علاج مندرجہ ذیل علاقوں میں کیا جاتا ہے:
- نمو کو ہٹانا؛
- وائرس کے خلاف جنگ؛
- مریض کی قوت مدافعت کو مضبوط کرنا۔
جینیاتی مسوں سے لڑنے کے لئے استعمال ہونے والے تمام طریقوں کو بنیاد پرست اور دواؤں میں تقسیم کیا گیا ہے۔
بنیاد پرست طریقے
اس طرح کے طریقوں کا انتخاب کیا جاتا ہے اگر فوری طور پر بیرونی مظاہر کو ختم کرنا ضروری ہو یا جب خواتین میں گریوا پر condylomas مقامی ہوتے ہیں۔
ہٹانے کے لیے درج ذیل طریقے استعمال کیے جاتے ہیں۔
- جراحی سے نکالنامقامی یا عام اینستھیزیا کے تحت اسکیلپل کا استعمال کرتے ہوئے فارمیشنز۔کٹی ہوئی جگہ کو جراحی کے دھاگے سے سیون کیا جاتا ہے۔اس حقیقت کے باوجود کہ یہ طریقہ کلاسک سمجھا جاتا ہے، یہ اکثر ہسپتال میں بعد میں خون بہنے اور طویل مدتی بحالی کا سبب بنتا ہے، لہذا حال ہی میں سرجیکل ہٹانے کا استعمال کم سے کم ہوتا ہے۔
- مائع نائٹروجن کے ساتھ کریو ڈیسٹرکشن۔یہ طریقہ نسبتاً سستا اور محفوظ ہے اور اس کے لیے بے ہوشی یا اینستھیزیا کی ضرورت نہیں ہے۔منجمد ہونے کے بعد، فارمیشنوں کا پروٹین تباہ ہو جاتا ہے، نوڈولس خشک ہو جاتے ہیں اور گر جاتے ہیں۔چند ہفتوں کے بعد، علاج کی جگہ پر کوئی نشان یا نشان باقی نہیں رہتا ہے۔
- لیزر ہٹانا۔حفاظت اور اعلی کارکردگی کے باوجود، طریقہ اینستھیزیا کی ضرورت ہے اور اعلی قیمت کی طرف سے خصوصیات ہے، لہذا یہ مقرر کیا جاتا ہے اگر دوسرے طریقوں کو استعمال نہیں کیا جا سکتا. لیزر بیم کے سامنے آنے پر، نمو کے ڈنٹھل کی ساخت تباہ ہو جاتی ہے۔کوٹرائزیشن کے بعد، کنڈیلوما غذائیت سے محروم ہو جاتا ہے، جو چند ہی دنوں میں اس کے نیکروسس کا باعث بنتا ہے اور خارش غائب ہو جاتی ہے۔لیزر ہٹانے کے بعد اکثر نشانات باقی رہتے ہیں۔
- الیکٹرو کوگولیشن۔یہ طریقہ سستی ہے، لیکن بہت تکلیف دہ ہے، اس لیے اسے مقامی اینستھیزیا کی ضرورت ہے۔جننانگ کی نشوونما اعلی درجہ حرارت کے سامنے آتی ہے، جس کے دوران پیپیلوما کو داغ دیا جاتا ہے۔خارش چند دنوں کے بعد خود ہی گر جاتی ہے اور اپنے پیچھے نشانات چھوڑ جاتی ہے۔
- ریڈیو سرجری۔اس وقت، یہ سب سے ہائی ٹیک، تیز اور موثر طریقہ ہے، جو اس کی اعلی قیمت کا تعین کرتا ہے۔اعلی تعدد ریڈیو لہروں کا استعمال کرتے ہوئے، جننانگ مسوں کو 15-30 منٹ میں درد کے بغیر ہٹا دیا جاتا ہے. اس طرح کے اتارنے کے بعد خون نہیں آتا، ایک دن میں شفاء ہو جاتی ہے، جس کے بعد جلد پر کوئی نشان باقی نہیں رہتا۔
- کیمیکلز سے تباہییہ تکنیک ایک سے زیادہ فیوژن کے بغیر، صرف چھوٹے فارمیشنوں کے لیے موزوں ہے۔خاص مضبوط مادہ استعمال کیا جاتا ہے، جو ترقی کے خلیات کی موت کی طرف جاتا ہے. یہ مصنوعات زیادہ ارتکاز والے تیزاب یا الکلیس پر مبنی ہیں جو مقامی کیمیائی جلنے کا سبب بنتی ہیں۔
اگر ہم اپنے آپ کو صرف condylomatosis کا مقابلہ کرنے کے بنیاد پرست طریقوں تک محدود رکھیں، تو condylomas کی تکرار ہر تیسرے معاملے میں ہوتی ہے۔
ڈرگ تھراپی
ایک مربوط نقطہ نظر میں سومی شکلوں کو ختم کرنا، جسم میں وائرس سے چھٹکارا حاصل کرنا اور قوت مدافعت میں اضافہ کرنا شامل ہے۔لہذا، منشیات کے علاج میں ایسی ادویات کا استعمال شامل ہے:
- فارمیسی مصنوعاتمسوں کے necrosis کے لئے، گھریلو استعمال کے لئے قابل قبول. کئی دنوں کے لئے، اس کی مصنوعات کو condylomas پر نقطہ نظر سے لاگو کیا جانا چاہئے. اگر دوا نشوونما کے قریب صحت مند بافتوں پر آجائے تو گہرا کیمیکل جل جائے گا، اس لیے آپ کو دوا کو بہت احتیاط سے لگانے کی ضرورت ہے۔روزانہ استعمال کرنے کے بعد، کئی دنوں کا مختصر وقفہ لیں۔اگر گولی نہیں گرتی ہے، تو کورس دہرایا جاتا ہے۔دواسازی کی مصنوعات جو بڑھوتری کا سبب بنتی ہیں ان میں محلول اور مرہم شامل ہیں۔
- اینٹی وائرل ایجنٹ۔وہ مقامی یا نظامی استعمال کے لیے ہو سکتے ہیں۔
- Immunomodulatorsقوت مدافعت کو بہتر بنانے کے لیے۔
اس کے علاوہ، جسم کے دفاع کو بہتر بنانے کے لئے، ملٹی وٹامن کمپلیکس کی منظم مقدار، ایک خاص غذا اور صحت مند طرز زندگی کا تعین کیا جاتا ہے.
علاج کے بعد condylomatosis کے خلاف قوت مدافعت پیدا نہیں ہوتی، اس لیے پچھلے جنسی ساتھی سے دوبارہ انفیکشن ممکن ہے۔
ممکنہ پیچیدگیاں
اگر طویل عرصے تک علاج نہ کیا جائے تو، condylomatosis مندرجہ ذیل پیچیدگیوں کا سبب بنتا ہے:
- نقصان دہ condylomatous papillomas کے ساتھ ایک بیکٹیریل انفیکشن کا منسلک ہونا، جو پیرینل ایریا میں purulent formations، balanoposthitis اور السریشن کا باعث بنتا ہے۔
- جب پیشاب کی نالی میں نمو بڑھ جاتی ہے تو، وائرل بیکٹیریل یوریتھرائٹس پیدا ہو سکتے ہیں، جس سے پیشاب کے مسائل، جسم میں پیشاب کی روک تھام اور پیشاب کی نالی میں انفیکشن ہو سکتا ہے۔
- جب مقعد میں بڑی شکلیں مقامی ہوجاتی ہیں تو ہیموروائیڈل خون بہنا اور پیراپروکٹائٹس ہوتا ہے۔
- جینٹل مسے کسی شخص کی جنسی زندگی کو متاثر کر سکتے ہیں، جس کی وجہ سے وہ جنسی تعلق سے انکار کر دیتا ہے۔یہ سب اکثر ڈپریشن اور نفسیاتی مسائل کا باعث بنتے ہیں۔
- خواتین میں گریوا کا کٹاؤ اور ڈیسپلیسیا پیدا ہوسکتا ہے۔
- سب سے بڑا خطرہ سومی ٹیومر کے کینسر (عضو تناسل یا گریوا کے سر کا کینسر) میں انحطاط کا خطرہ ہے۔
احتیاطی اقدامات
condylomatosis کی روک تھام مخصوص اور عام میں تقسیم کیا جاتا ہے.
مخصوص احتیاطی تدابیر میں ایک نئی چوکور ویکسین کے ساتھ ویکسینیشن شامل ہے۔یہ ویکسین ہیومن پیپیلوما وائرس کے تمام تناؤ کے خلاف کام نہیں کرتی ہیں، لیکن وہ ان میں سے سب سے خطرناک کا کامیابی سے مقابلہ کرتی ہیں، جو سروائیکل کینسر کا سبب بنتی ہیں۔ویکسینیشن 11 سال کی عمر سے کی جاتی ہے اور اسے تین بار دہرایا جاتا ہے۔
غیر مخصوص روک تھام بہت سی جنسی بیماریوں میں موروثی اقدامات کی طرح ہے:
- رکاوٹ مانع حمل کا استعمال؛
- مناسب سطح پر ذاتی حفظان صحت؛
- باقاعدہ جنسی ساتھی؛
- ماہر امراض چشم یا ماہر امراض چشم کے ذریعہ باقاعدہ معائنہ؛
- شرونیی اعضاء کی بیماریوں کا بروقت علاج؛
- شراب اور تمباکو نوشی ترک کرنا۔
اس کے علاوہ تناؤ، جسمانی تھکاوٹ، ہائپوتھرمیا اور مدافعتی نظام کو کمزور کرنے والے کسی بھی عوامل سے بچنا ضروری ہے۔صحت مند غذا، بہتر صحت، اور مناسب نیند کے نمونے جننانگ مسوں کی ظاہری شکل کو روکنے میں مدد کریں گے۔















































































